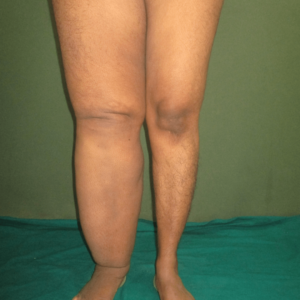
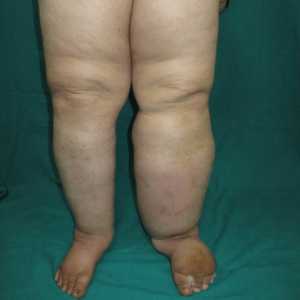
Linfedema
Linfedema é uma doença crônica caracterizada pelo inchaço progressivo de um membro (braço ou perna), podendo acometer também o rosto, pescoço, abdome e órgãos genitais. por acúmulo de linfa nos tecidos debaixo da pele, causando importantes repercussões funcionais e estéticas que alteram a qualidade de vida dos seus portadores.
É fundamental o seu diagnóstico em fases iniciais, pois o tratamento pode evitar a progressão da doença para as formas mais avançadas e limitantes. É importante saber que uma vez que o linfedema se torna crônico, não é mais possível ser curado.
O que é Linfedema?
O linfedema é o inchaço causado pelo acúmulo de linfa (líquido originado do sangue, rico em proteínas, e outras macromoléculas) no tecido subcutâneo, ou seja, aquele localizado abaixo da pele, geralmente dos braços ou das pernas. Com o tempo, a estase linfática cria um ambiente de inflamação crônica, que acarreta lesão tecidual e fibrose da pele e do tecido celular subcutâneo, o que promove lesão adicional fibrótica dos vasos linfáticos e aumento da proliferação do tecido conectivo, aumentando o volume do membro.
Existe um vasto grupo de doenças que cursam com o linfedema. Como consequência, o linfedema não é uma doença mas um sinal, dentre outros, que pode ser encontrado em pacientes com insuficiência linfática crônica de diversas origens (congênita, traumática, pós-infecciosa).
Como é classificado o Linfedema?
O linfedema pode ser dividido em:
- PRIMÁRIO: quando não se pode definir uma causa para a ocorrência do linfedema. Aqui, há ainda algumas subdivisões:
– Primário Congênito: quando se manifesta até os 2 anos de idade. Podem estar associados a outras síndromes e malformações congênitas ou ocorrer de maneira isolada.
– Primário Precoce: manifesta-se entre 2 e 35 anos de idade. É mais comum em mulheres e geralmente tem início na adolescência. É o mais comum entre os linfedemas primários.
– Primário Tardio: manifesta-se após os 35 anos de idade. Também são mais comuns em mulheres e, em geral, têm uma evolução mais favorável.
- SECUNDÁRIO: neste caso, a disfunção anatômica ou funcional acontece em tecido linfático previamente normal, sendo possível identificar na história clínica do paciente o fator causador do linfedema:
– Câncer é a causa mais comum de linfedema secundário, seja por compressão dos vasos linfáticos ou invasão dos mesmos.
– Processos inflamatórios dos linfáticos: infecções por fungos ou bactérias, infecção por filária, ação de agentes químicos (como a sílica, por exemplo), doenças sistêmicas como artrite reumatoide e psoríase
– Linfedemas traumáticos: aqui podem ser incluídos os casos que se desenvolvem após cirurgias para tratamento de tumores – particularmente câncer de mama, câncer de próstata e melanoma em que há a necessidade de remoção de tecido linfonodal (linfadenectomia). Também podem ocorrer após cirurgias de retirada da veia safena (tratamento de varizes ou para revascularização miocárdica com ponte de safena) ou após cirurgias de reconstruções arteriais em membros.
Quais são os sintomas do linfedema?
O principal sintoma é o inchaço. Pode haver associação com sensação de desconforto do membro acometido. Em estágios mais avançados há aumento de volume do membro, com deformidade significativa, chegando a causar incapacidade funcional. Podemos classificar o linfedema em quatro estágios, de acordo com os sintomas:
- Estágio 0: chamado de período de latência. Aqui, há diminuição da reserva funcional dos vasos linfáticos, porém não há manifestação clínica de edema do membro. Esta fase pode durar de meses a anos; em alguns casos não há a progressão para estágios subsequentes.
- Estágio I: denominado fase de linfedema reversível. Os sintomas incluem edema depressível (ao apertar com o dedo, fica a marca no local por alguns minutos), pouca ou nenhuma fibrose dos tecidos e regressão completa com o repouso noturno. Ou seja, o paciente acorda com a perna completamente desinchada.
- Estágio II: chamado de linfedema espontaneamente irreversível, o que significa que há progressão do edema para o estado de fibrose – o edema deixa de ser depressível. Nesta fase, o repouso noturno não é mais suficiente para a regressão significativa do inchaço do membro.
- Estágio III: é o estágio mais avançado, quando há grande deformidade e incapacidade funcional do membro acometido.
Como é feito o diagnóstico linfedema?
Na maioria das vezes, o diagnóstico é feito por meio da história clínica e exame físico do paciente, sem a necessidade de exames complementares. Contudo, em algumas situações, para que seja feito o diagnóstico diferencial com outros tipos de edema, pode ser solicitada uma linfocintilografia do membro acometido.
Tratamento do Linfedema
O foco do tratamento do linfedema é o alívio dos sintomas e redução do edema. Não existe nenhum tipo de tratamento atualmente que restabeleça a função linfática normal e a regressão completa das alterações teciduais. Por ser uma doença crônica, ou seja, sem cura, o tratamento deve ser mantido pelo resto da vida do paciente. Atualmente, o tratamento do linfedema com melhores resultados é baseado na tétrade chamada terapia física complexa (TFC), que é composta por:
- Drenagem linfática manual
- Compressão elástica ou inelástica dependendo da fase do tratamento
- Exercícios miolinfocinéticos (exercícios que favorecem a drenagem da linfa)
- Cuidados com a pele.
Estes quatro elementos funcionam conjuntamente, e quaisquer um deles isoladamente tendem a produzir resultados ruins. Como é um tratamento continuado, é fundamental a aderência completa do paciente ao tratamento, seguimento regular com cirurgião vascular e acompanhamento com fisioterapeuta apto e treinado nas técnicas específicas para este tipo de tratamento.
O tratamento do linfedema tem duas fases:
- Fase descongestiva: fase em que a maior parte do edema é reabsorvida e se inicia regressão das alterações teciduais fibro-escleróticas. Aqui as sessões de drenagem linfática são mais frequentes e a compressão é realizada por meio de enfaixamento inelástico. Dura entre 6 a 8 semanas.
- Fase de manutenção: aqui as drenagens linfáticas são ocasionais e o resultado da primeira fase é mantido ou melhorado com uso de compressão elástica. A fase de manutenção deve se estender por toda a vida.
Tanto os exercícios miolinfocinéticos quanto os cuidados com a pele devem ser mantidos nas duas fases do tratamento.